PAPUAICOLAU EXPERT - ASCUS, LSIL, NIC1, NIC 2 a NIC 3

Úvod
Hlavním cílem nátěru Pap je zjištění časných premaligních změn v cervikální sliznici, obvykle způsobené virem HPV, takže gynekolog může zasáhnout včas a zabránit nástupu invazivní rakoviny. Když je v počáteční fázi zjištěna, rakovina děložního čípku je plně léčitelná.
Papinový nátěr je screeningovou zkouškou, která diagnostikuje rakovinu děložního čípku. Kdo činí diagnózu rakoviny, je biopsie děložního čípku. Úloha Pap smearu je říct, které ženy mají vyšší riziko vzniku premaligních lézí, a proto musí podstoupit biopsii a léčbu.
V tomto článku budeme pečlivě přezkoumávat nátěr Papa, vysvětlíme, jak, komu a kdy má být provedena. Jednoduše řečeno vysvětlíme i několik termínů, které se obvykle objevují ve výsledcích testu Pap testu: ASCUS (ASC-US), ASC-H, LSIL, HSIL, NIC 1, NIC 2, NIC 3 ...
Konkrétně jsme mluvili o vztahu HPV viru k rakovině děložního hrdla ve dvou samostatných článcích: HPV VACCINE (HPV-16 a HPV-18) a HPV VIRUS - UTERINOVÝ KOLINOVÝ RAKČEK.
Anatomie děložního čípku
Neexistuje žádný způsob, jak porozumět Papírovému nátěru, aniž bychom věděli alespoň o základních aspektech anatomie děložního čípku. Přečtěte si pečlivě níže uvedené vysvětlení, neboť tyto informace budou zásadní, pokud jde o vyrozumění o výsledcích testu Pap sme. Pokud víte, jaké pojmy jako JEC, šupinatý epitel, mataplasie a transformační zóna znamenají, bude velmi snadné pochopit vaše výsledky. Pomocí níže uvedených obrázků zjednodušíte pochopení textu. 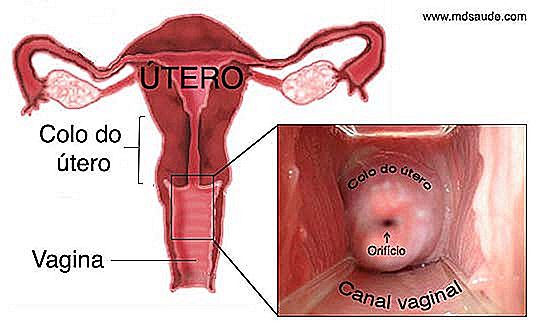 Představte si hrušku vzhůru nohama. Je to víceméně vzhled lůna. Cervix, nazývaný také děložní děloha, je nižší a užší část dělohy. Cervix je malý, válcový kanál o průměru 2 až 3 cm, který spojuje pochvu s tělem dělohy. Na konci děložního čípku se nachází otvor, nazývaný děložní děloha, kde se vyskytuje menstruace a vstoupí spermie.
Představte si hrušku vzhůru nohama. Je to víceméně vzhled lůna. Cervix, nazývaný také děložní děloha, je nižší a užší část dělohy. Cervix je malý, válcový kanál o průměru 2 až 3 cm, který spojuje pochvu s tělem dělohy. Na konci děložního čípku se nachází otvor, nazývaný děložní děloha, kde se vyskytuje menstruace a vstoupí spermie.
Oblast děložního čípku je mnohem náchylnější k výskytu maligních nádorů než zbytek dělohy, protože je v přímém kontaktu s vaginálním kanálem a je proto více vystavena kyselému pH vagíny, infekcím, trauma, atd.
Ve skutečnosti není to celý děložní číp, který je náchylný k nástupu rakoviny, ale spíše oblast kolem děložního děložního otvoru, jak to vysvětlíme níže. Tato část je důležitá, přečtěte si pozorně. Odvážné termíny budou důležité později.
Tkáň, která linii děložního čípku není všichni homogenní:
1 - Vnitřní kanál děložního děložního čípku nazvaný endocervix je pokryt jednoduchým sloupcovým epitelem, jedinou vrstvou buněk, která obsahuje některé žlázy, které jsou odpovědné za vylučování cervikálního hlenu. Tato tkáň se obvykle nazývá sloupcovým epitelem nebo žlázovým epitelem .
2. Vnější část děložního děložního čípku, která je v kontaktu s vaginálním kanálem, se nazývá ectocervix a je pokrytá dlaždicovým epitelem, podobným jako vaginální.
Sloupový epitel vnitřního úseku děložního čípku (endocervix) je mnohem křehčí než dlaždicová tkáň ectocervixu, která musí být pružnější, protože je v přímém kontaktu s vaginálním kanálem.
Do puberty leží hranice mezi sloupcovým epitelem a dlaždicovým epitelem těsně u vchodu do ostium, přesně tam, kde končí endocervik a začíná ektoparazita. Bod, který rozděluje obě tkáně, se nazývá JEC (squamo-sloupcová křižovatka) . Po pubertě se změní anatomie děložního čípku. Část endocervixu vyzařuje a tlačí JEC z otvoru dělohy.
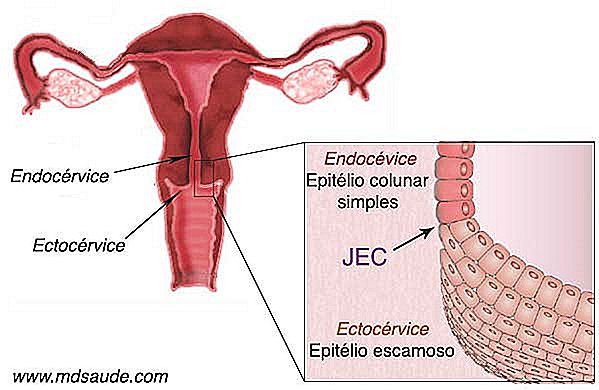
Tyto anatomické změny způsobují, že část křehké sloupcové tkáně, která byla předtím chráněna uvnitř endocervixu, byla vystavena nepřátelskému prostředí vaginální dutiny. Jako forma obrany dochází ke změně sloupkové tkáně, která se jmenuje dlaždicová metaplázie, která se skládá z transformace sloupkového epitelu do dlaždicového epitelu. Celá vnější plocha, která prochází metaplazií, se nazývá transformační zóna.
Metaplasie sama o sobě není považována za maligní nebo premaligní lézi, je to jen fyziologický proces obrany sliznic. Proto je přítomnost dlaždicové metaplazie dokonale normální v nátěru Pap.
Oblasti transformace, tj. Lokalita, která trpěla dlaždicovou metaplazií, má velký význam při výkonu Papanicolau, neboť je to místo, kde virus HPV obvykle fixuje, čímž se stává oblastí, která je extrémně náchylná k výskytu nádorů maligní Vzhledem k tomu, že Pap test je skríningový test pro rakovinu děložního čípku, je nezbytné, aby lékař během postupu mohl získat materiál z JEC a transformační zóny (ZT).
Jak je test Pap sme provedli?
Účelem tohoto nátěru je shromáždit některé vzorky buněk z oblasti cervikálního ostiu a kolem děložního děložního čípku, aby se získaly ectocervix, endocervix, transformační zóna a JEC buňky. Tyto sklizené buňky se posílají do laboratoře, aby je mohly studovat pod mikroskopem patolog. 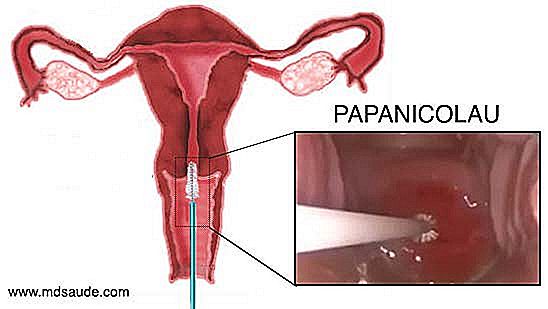 Papinový nátěr je poměrně jednoduchý, rychlý a téměř bezbolestný (některé ženy jsou v gynekologické zkoušce napjaté a mají pocit nepohodlí). K získání vzorků děložního děložního čípku musí gynekolog nejprve provést gynekologické vyšetření se spekulem, obyčejně nazývaným kachním zobákem. Použití kobylky umožňuje vizualizaci vaginálního kanálu a děložního čípku. Po rychlé prohlídce zavede gynekolog malý štětec do cervikálního ostiumu, čímž získá některé buňky z této oblasti. Špachtle a bavlněný tampon mohou být také použity k získání materiálu kolem děložního hrdla. Pokud během vyšetření lékař pozoruje jakékoliv oblasti děložního čípku s podezřelými změnami, může biopsii léze a materiál odevzdat spolu s materiálem shromážděným z cervikálního ostium.
Papinový nátěr je poměrně jednoduchý, rychlý a téměř bezbolestný (některé ženy jsou v gynekologické zkoušce napjaté a mají pocit nepohodlí). K získání vzorků děložního děložního čípku musí gynekolog nejprve provést gynekologické vyšetření se spekulem, obyčejně nazývaným kachním zobákem. Použití kobylky umožňuje vizualizaci vaginálního kanálu a děložního čípku. Po rychlé prohlídce zavede gynekolog malý štětec do cervikálního ostiumu, čímž získá některé buňky z této oblasti. Špachtle a bavlněný tampon mohou být také použity k získání materiálu kolem děložního hrdla. Pokud během vyšetření lékař pozoruje jakékoliv oblasti děložního čípku s podezřelými změnami, může biopsii léze a materiál odevzdat spolu s materiálem shromážděným z cervikálního ostium.
Pap smear by se měl přednostně provádět mimo menstruační období. Také navrhujeme, aby se ženy vyhýbaly pohlavnímu styku, vaginálním douchům, vaginálnímu gelu nebo aplikaci vaječek nebo užívání tamponů během 48 hodin před vyšetřením.
Jaký je Pap smear?
Materiál shromážděný na nátěru Pap může být použit k vyšetření nejen přítomnosti maligních nebo premaligních buněčných změn, ale také k vyšetření přítomnosti viru HPV a několika dalších gynekologických infekcí, jako jsou:
- Gardnerella.
- Trichomoniasis.
- Kandidóza.
- Gonorrhea.
- Syfilis.
- Chlamydia.
Opět je důležité si uvědomit, že Pap smear je screeningová zkouška, nerozpoznává rakovinu. Pap smear řídí pouze lékaře, o kterých pacientech je třeba lépe vyšetřovat, obvykle kolposkopií * a biopsií děložního čípku.
* Kolposkopie je diagnostický postup, při kterém se používá speciální mikroskop s několika zvětšovacími čočkami, který poskytuje rozšířený a dobře osvětlený pohled na děložní čípky a vagínu. Kolposkopie nám umožňuje vidět děložní čípky s mnohem ostřejšími obrazy než jednoduché gynekologické vyšetření, což usnadňuje identifikaci ran nebo mukózních abnormalit. Během kolposkopie provádí gynekolog biopsie tkáně děložního děložního čípku k vyšetření přítomnosti maligních lézí. Stejně jako u biopsie jsme dokázali získat mnohem větší počet buněk, než v případě Papového nátěru, výsledky jsou mnohem přesnější a spolehlivější (čtěte: KOLPOSKOPIE A KRMO UTERINOVÉHO KOLE).
Kdy si vzít Paprikou Smear
Pap smear by měl být proveden u všech žen s aktivním sexuálním životem. Interval mezi každou zkouškou se liší podle gynekologických firem každé země. V Brazílii je obvykle obvyklé uvést interval mezi zkouškami v prvních třech zkouškách. Pokud je vše v pořádku, mohou být provedeny následující testy v intervalech tří let. Pokud však pacient trpí agresivním typem viru HPV, může být Pap test proveden v krátkých intervalech až 6 měsíců.
V některých zemích se první skvrna na papoušci doporučuje až po dosažení věku 21 let, a to iv případě žen, které začaly sexuální život v dospívání. Vzhledem k tomu, že HPV trvá několik let, aby způsobily změny v buňkách, které mohou vést k rozvoji rakoviny děložního čípku, někteří doktoři tvrdí, že není třeba začít testovat všechny ženy v prvních letech sexuálního života.
Výsledky Papriky
Po odeslání materiálu shromážděného na papírovém nátěru, laboratoř poskytuje výsledky studie přibližně za 3 až 5 dnů. Stručně vysvětlete nejčastější výsledky.
Poznámka: Laboratoř může poskytnout výsledky Pap smear pod názvem onkotická kolpocitologie, preventivní vyšetření nebo cervico-vaginální cytologie.
Způsob, jakým každá laboratoř poskytuje protokol Pap test, může být zcela odlišná. Důležité je také poznamenat, že nomenklatura se nedávno změnila, takže pokud porovnáte současnou zkoušku jako starší, mohou mít podobné výsledky, ale zcela odlišné popisy.
Dřívější zprávy popisovaly třídy Papanicola:
- Papanicolau I. třída - absence abnormálních buněk.
- Papanicolau II. Třídy - benigní buněčné změny, obvykle způsobené zánětlivými procesy.
- Papanicolau třída III - přítomnost abnormálních buněk (včetně CIN 1, CIN 2 a CIN 3).
- Papanicolau třída IV - Cytologie naznačující malignitu.
- Papanicolau třída V - cytologie indikující rakovinu děložního děložního čípku.
Tato forma zprávy, která je rozdělena do tříd, lze stále nalézt, ale byla opuštěna ve prospěch podrobnější zprávy o buněčných změnách, jak to vysvětlíme níže.
Normální papoušek
Papírový nátěr obecně nejprve popisuje kvalitu odeslaného vzorku a poté diagnostikuje. Dobrá zpráva uvádí:
- Řekněme, že odeslaný vzorek byl pro hodnocení patologa uspokojivý. Pokud výsledek poukazuje na neuspokojivý vzorek, měl by být sbírka materiálu znovu provedena gynekologem.
- Uveďte, které typy tkání vedly ke vzniku zachycených buněk, jako jsou buňky JEC, buňky transformační zóny (ZT), ectocervix nebo endocervix. Pokud jsou ve vzorku nejméně JEC nebo ZT buňky, kvalita testu je velmi ohrožena, protože to jsou oblasti nejvíce postižené virem HPV.
- Uveďte typ přítomných buněk: dlaždicové buňky (ectocervix), dlaždicové metaplazie, sloupové buňky (endocervix), buňky glandulárního epitelu (endocervix) atd.
- Popište mikrobiologickou flóru: přirozená bakteriální flóra vagíny se skládá z laktobacilů, takže je naprosto normální, že Papanicolau tyto bakterie pozná. Pokud dojde k nějaké probíhající gynekologické infekci, zpráva může naznačovat přítomnost leukocytů (obranné buňky) a název napadajících zárodků, jako je Gardnerella nebo Candida albicans .
Po výše uvedeném popisu, pokud zpráva nenaznačuje přítomnost maligních nebo premaligních buněk, přichází s popisem typu: absence atypie, absence neoplastických buněk, negativní pro intraepiteliální lézi nebo negativní pro malignitu.
Abnormální Papanicolau - ASCUS a ASCH
Pojďme popsat nejběžnější změny zjištěné v abnormálních nápisech Pap
1) ASC-US nebo ASCUS
Zkratka ASCUS označuje atypické skvamózní buňky neurčitého významu.
Ze všech abnormálních nálezů zjištěných na rozboru Papiloměsíce je nejběžnější ASCUS. Vyskytuje se u asi 2 až 3% zkoušek. ASCUS označuje atypii, tj. Změnu v normálních vlastnostech dlaždicových buněk, aniž by však vykazovala žádné jasné známky premaligních změn. ASCUS může být způsobena například zánětem, infekcí nebo vaginální atrofií během menopauzy (viz také: PŘÍZNAKY MENOPAUSE).
Ve velké většině případů je ASCUS benígním nálezem, který v průběhu času zmizí sám. Je však třeba poznamenat, že přítomnost ASCUS zcela nevylučuje riziko, že tyto buňky se stanou pre-maligní lézí; to jen znamená, že riziko je velmi nízké. Studie ukazují, že přibližně 7% žen s HPV a ASCUS vyvinulo rakovinu děložního čípku během 5 let. U žen, které nemají HPV, je pouze 0, 5%.
Lékaři proto mohou užívat dva způsoby léčby proti roztržení paprsku s ASCUS: buď se test opakuje po 6 až 12 měsících (většina případů ASCUS zmizí v tomto rozmezí) nebo se virus HPV vyšetří. Je-li HPV negativní, nemusíte dělat nic, jen držet obvyklou rutinu získání Pap smears každé 3 roky. Pokud má pacient HPV, zejména podtypy 16 a 18, které jsou nejnebezpečnější, lékař obvykle požádá o kolposkopii a biopsii, aby lépe vyšetřili děložní čípek.
2) ASC-H nebo ASCH
Když patolog popsal ve zprávě přítomnost ASCH, znamená to, že viděl atypické dlaždicové buňky se smíšenými vlastnostmi a není možné vyloučit přítomnost maligní atypie. Je to neurčitý výsledek, ale s vysokým rizikem epiteliálních lézí vysokého stupně (IAS 2 nebo IAS 3) - vysvětlím tyto termíny níže. Přítomnost ASCH indikuje kolposkopii a biopsii cervixu.
Premaligní léze na Pap testu - LSIL a HSIL / CIN 1, CIN 2 a CIN 3
Premaligní léze děložního čípku zjištěné Papovým nátěrem jsou v současné době popsány jako LSIL (Intraepiteliální léze s nízkou stupnicí) nebo HSIL (Intraepiteliální léze s vysokým stupněm škváry).
3) Skvamózní intraepiteliální léze nízkého stupně (LSIL)
LSIL označuje mírnou dysplázií, premaligní lézi s nízkým rizikem rakoviny. LSIL může být způsoben jakýmkoliv typem HPV, ať už agresivním nebo ne, a má tendenci zmizet po 1 až 2 letech, protože tělo ženy může eliminovat HPV z těla.
Pokud je test pacienta na HPV negativní, není třeba nic dělat, jen opakujte Pap test v průběhu 6 měsíců až 1 rok. V těchto případech je riziko přeměny na rakovinu prakticky nulové. Pokud je test HPV pozitivní, měl by být pacient LSIL hodnocen kolposkopií a biopsií, protože i když je nízká, existuje riziko, že by léze byla skutečně trochu agresivnější než léze identifikovaná v nátěru Pap (to může být NIC 2 nebo NIC 3).
Pacienti s LSIL v papilomavci mají obvykle biopsii CIN 1 (nízkorizikové premaligní léze). Přesto přibližně 16% pacientů má CIN 2 (střední premaligní léze) a 5% má CIN 3 (pokročilá premaligní léze). Riziko výskytu LSIL, které naznačuje rakovinu, je pouze 0, 1%.
Poznámka: LSIL byl dříve nazýván CIN 1 (Cervical Intraepitelial Neoplasia grade 1). Termín NIC již nebyl v Papových nátěrech uveden v roce 2001, protože, jak jsme viděli, ne všechny LSIL ve skutečnosti odpovídají CIN 1 léze v biopsii. Proto by měly být NIC 1, NIC 2 a NIC 3 v současnosti používány pouze k popisu výsledků biopsie z kolposkopie. V Pap testu je správné použít zkratky LSIL nebo HSIL.
4) Skvamózní intraepitelová léze vysokého stupně (HSIL)
HSIL naznačuje, že abnormální buňky mají velkou změnu ve své velikosti a tvaru. Je to zjištění, které naznačuje vysoké riziko středně pokročilých / pokročilých premaligních lézí (CIN 2 nebo 3) nebo dokonce zavedené rakoviny. Riziko, že výsledek HSIL je NIC 3 v biopsii, je 50%. Riziko výskytu HSIL je rakovina je 7%.
Proto by měl být každý pacient s HSIL vedoucím k rozboru Pap vyšetřen kolposkopií a biopsií.
Nezapomeňte také vidět toto krátké video, které produkuje tým MD.Saúde, který vysvětluje jednoduchým způsobem očkování proti HPV.
Kdo nečetl ani neslyšel, že tak-a-tak je v indukovaném kómatu? Tento termín je široce používán v tisku a někdy vede k nesprávným závěrům. Správným názvem indukovaného kómatu je sedace. V tomto textu budeme řešit následující problémy: Co je to koma? Co je indukováno? Co je pro pacienta sedace? Jak vyvoláváte kóma? Jak d

První menstruace života ženy se nazývá menarche a obvykle se vyskytuje mezi 10 a 14 lety. Ve věku 15 let bude mít více než 95% dívek své první menstruační období, a proto je věk považován za limit pro nástup menary. Dívky, které změnily 16 let bez menstruace, by měly vyšetřovat gynekologové, aby mohli vyšetřit důvody tohoto zpoždění. Menarche je jedním z projevů p