INTESTINNÍ POLYMERY - Příznaky, příčiny a léčba
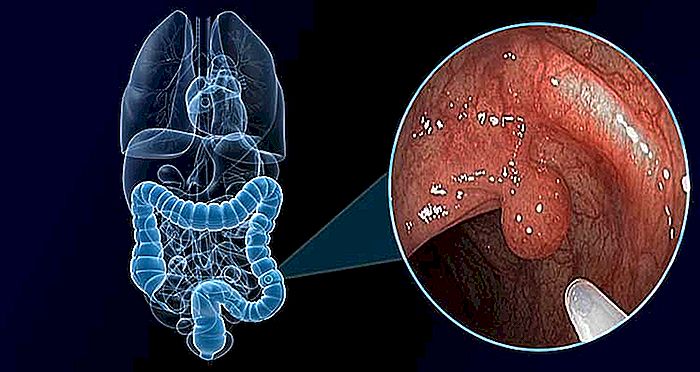

Střevní polypy jsou malé, benigní, velmi časté nádory, které se vyskytují u více než 30% dospělé populace.
Ačkoli jsou obvykle benigní, malá část z nich má potenciál v průběhu let vyrůst v rakovinu. Naštěstí lze pomocí kolonoskopie nejen diagnostikovat, ale také zcela a bezpečně odstranit střevní polypy, což jim brání v tom, aby se stali rakovinou tlustého střeva.
V tomto článku vysvětlíme, jaké polypy jsou, jak se objevují, jaké jsou jejich příznaky a jaké typy mohou projít maligní transformací.
Chcete-li číst o rakovině tlustého střeva, navštivte: Rakovinu a konečníku - příznaky, příčiny a léčba.
Co je intestinální polyp?
Polyp je malý výčnělek, který roste v dutinách pokrytých sliznicemi. Polypy se mohou objevit v různých oblastech našeho těla, jako je žaludek, žlučník, děloha, nosní dutina, střeva a další. V případě střevních polypů je místo, kde jsou nejčastější, v tlustém střevě (tlustého střeva).
Číňkový polyp je benigní nádor, který vzniká abnormálním růstem samotných buněk střevní sliznice. Sotva srovnáváme, můžeme říci, že jde o druh bradavice z tlustého střeva.
Většina polypů je benigní léze a zůstane lézí po zbytek života. Nicméně, jak vysvětlíme později, v závislosti na typu polypu existuje riziko přeměny na rakovinu.
Rizikové faktory pro vývoj střevních polypů
Nevíme přesně, proč se polypy objevují, ale některé rizikové faktory jsou již dobře známé:
- Věk přes 40 let.
- Zánětlivá onemocnění střev (čtěte: CROHN'S DISEASE | ULCERATIVE RETOCOLITE | Symptomy a léčba).
- rodinná anamnéza střevních polyp.
- kouření (přečtěte si: MALOOBCHOD CIGARETŮ | Zjistěte, jak a proč přestat kouřit).
- Sedentarismus.
- Obezita (čtěte: OBESITA A METABOLICKÝ SYNDROM).
- Dieta bohatá na nasycené tuky.
- Dieta s nízkým obsahem ovoce, zeleniny, vlákniny a vápníku.
- Nadměrná konzumace alkoholu (čtěte: EFEKTY ALKOHOLU A ALKOHOLISMU).
Typ střevních polypů
Existuje několik typů polypů, ale dvě z nich odpovídají převážnou většině:
a) Hyperplastické polypy - jsou malé polypy, které se obvykle nacházejí v terminální části tlustého střeva (rektum a sigmoid). Hyperplastické polypy představují velmi malé riziko maligní transformace a ve velké většině případů nevyžadují léčbu.
b) Adenomy - Adenomatózní polypy jsou ty, které jsou vystaveny riziku vzniku rakoviny. Naštěstí se méně než 5% adenomů nakonec změní na maligní nádor. Přesto adenom obvykle trvá nejméně 7 až 10 let, než se rozvinou do rakoviny.
Není vždy možné rozlišovat hyperplastický polyp od adenomatózního polypu na základě vzhledu během kolonoskopie, což znamená, že mnoho hyperplastických polypů musí být odstraněno tak, aby bylo možné správně identifikovat pomocí histopatologie. Pokud máte pochybnosti, je nejlepší odstranit polyp a odeslat ho k identifikaci patologem. Obecně platí, že jakýkoli polyp o délce nad 0, 5 cm se po vyhodnocení odebere.
Symptomy střevních polypů
Většina střevních polypů má malou velikost a nakonec nevyvolává žádné příznaky. Obvykle jsou detekovány pouze při screeningu rakoviny tlustého střeva, jako je kolonoskopie.
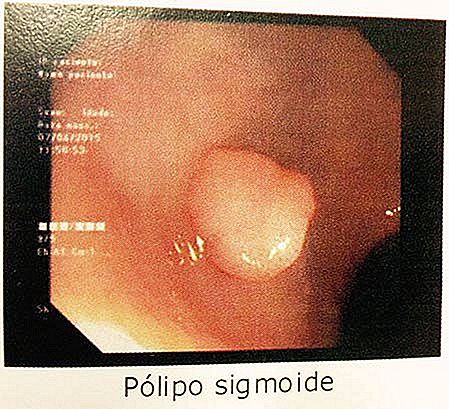
Větší polypy mohou způsobit střevní obstrukci zastavením progrese výkalů nebo projevováním excoriace průchodem vytvrzených stolic a mohou tak krvácet. (čtěte: KREV V KRMIVÁCH | DIGESTIVNÍ HEMORRÁŽE | Hlavní příčiny).
Diagnostika střevních polypů
Screening pro rakovinu tlustého střeva je určen všem lidem starším 50 let. Lidé, kteří měli relativně prvního stupně s rakovinou tlustého střeva před 60. rokem, by měli zahájit screening ve věku 40 let.
V současné době je vyšetření výběru pro diagnózu polypů a pro screening pro rakovinu tlustého střeva kolonoskopie, vyšetření provedené pomocí análního endoskopu. Kolonoskopie je ideální vyšetření, protože umožňuje nejen vizualizaci polypů, ale i jejich odstranění, je-li to nutné (přečtěte si: ZKOUŠKA KOLONOSKOPIE).
Pouze pouhým okem nelze rozlišit hyperplastický polyp od adenomu. Proto je indikováno odstranění jakéhokoliv polypu diagnostikovaného pro histologické (mikroskopické) vyšetření.
Adenomy jsou rozděleny do tří skupin podle charakteristik jejich buněk:
1. Trubkový adenom.
2. Virální adenom.
3. Tubulo-vilózní adenom.
Polypy se zvýšeným rizikem rakoviny
Všechny adenomatózní polypy jsou dysplastické, tj. Jsou pre-maligní léze. Nicméně, jak již bylo vysvětleno, pouze malá část adenomů se rozvíjí v rakovině.
Villous a tubulo-villous polypy jsou ty nejvíce ohrožené malignitou. Existují však i další faktory, které nám pomáhají odhadnout riziko rakoviny:
- Polypy větší než 1 cm jsou nebezpečnější. Polypy menší než 0, 5 cm mají malý maligní transformační potenciál.
- Přítomnost více než 4 adenomatózních polypů.
- Existence dysplázie vysokého stupně u polypů.
Pacient s 1 nebo 2 tubulárními adenomatózními polypy menšími než 0, 5 cm má tedy velmi malé riziko vzniku rakoviny. Na druhou stranu je pacient s více než čtyřmi vilózními nebo tubulo-vilózními polypy s velikostí větší než 1 cm as příznaky dysplázie vysokého stupně s rizikem vzniku maligního nádoru.
Léčba střevních polypů
Nejúčinnějším způsobem, jak se vyhnout rakovině tlustého střeva, je identifikovat časné adenomatózní polypy a odstranit je dříve, než se stanou zhoubnými lézemi.
Jak již bylo zmíněno, polypy by měly být odstraněny kolonoskopií bezprostředně po jejich identifikaci. Polyp by měl být zcela odstraněn.
Odstranění polypů, které se nazývá polypektomie, je postup, který neublíží a obvykle nezpůsobuje krvácení. Polypektomie je bezpečná, s komplikací méně než 1 z 1000 postupů. Hlavními riziky jsou perforace a krvácení do tlustého střeva, ale oba jsou neobvyklé.
Vzácně je polyp dostatečně velký, aby kolonoskop nedokázal odstranit. V těchto případech je pro extrakci léze obvykle vyžadována operace.
Aby se minimalizovalo riziko komplikací, pacient by neměl užívat žádné léky před nebo po několika dnech k usnadnění krvácení, jako je aspirin, protizánětlivé látky nebo antikoagulancia.
Post-kolonoskopické sledování
Úspěch prevence rakoviny tlustého střeva závisí na včasné detekci premaligních polypů. Úplné odstranění polyp eliminuje riziko vzniku zranění. Nic však nezabrání pacientovi, aby v průběhu času vytvářel nové polypy. Kdo má polypy, má větší riziko, že se znovu objeví.
Proto gastroenterologie obvykle pacientovi naplánuje nové kolonoskopie podle výsledku prvního. Pokud v první polypektomii výsledky naznačují vyšší riziko vývoje rakoviny, bude třeba pacienta sledovat častěji. Obecně platí, že doporučení jsou následující:
- Pacienti bez polypů nebo kteří měli pouze hyperplastické polypy menší než 1 cm museli opakovat kolonoskopii za 10 let.
- Pacienti, kteří mají 1 nebo 2 tubulární adenomy menší než 1 cm, musí opakovat kolonoskopii za 5 až 10 let.
- Pacienti s 3 až 10 tubulárními adenomy potřebují opakovat koloskopii během 3 let.
- Pacienti s více než 10 adenomy potřebují opakovat koloskopii po 1 nebo 2 letech.
- Pacienti s 1 nebo více tubulárními adenomy většími než 1 cm musí opakovat kolonoskopii do 3 let.
- Pacienti s 1 nebo více vilózními nebo tubulo-vilózními adenomy musí opakovat kolonoskopii do 3 let.
- Pacienti s alespoň jedním adenomem s příznaky dysplasie vysokého stupně musí opakovat kolonoskopii do 3 let.
Polyposis syndromy
Existují některé vzácné onemocnění genetického původu, které se projevují desítkami polypů v zažívacím traktu ještě v mládí, spojené s dalšími příznaky v různých částech těla. Tyto syndromy zahrnují:
- Gardner.
- Turcot.
- Cronkhite-Kanada.
- Peutz-Jeghers.
- Cowden.
Tito pacienti mají vysoké riziko vzniku rakoviny tlustého střeva.
SISTER IN CANCER RATIO - Příznaky, léčba a riziko vzniku rakoviny
Cysta prsu, nazývaná také prsní cysta, cysta prsu nebo cysta v prsu, je nejčastější benigní lézí prsu a lze ji nalézt u žen v jakémkoli věku, i když jejich vrcholová incidence je mezi 35 a 50 lety věku. Žena může mít jednu nebo více cyst v prsou, což může ovlivnit pouze jedno nebo oba prsa. Cysty jsou kulaté nebo o

FIBROMYALGIE - Body, příčiny, příznaky a léčba
Fibromyalgie je jednou z největších tajemství medicíny. Je to onemocnění charakterizované difúzní bolestí zahrnujícími svaly, šlachy a vazy. Pacient s fibromyalgií má více bolesti v těle a cítí se stále vyčerpaný, přesto vypadá skvěle, fyzikální vyšetření nevykazuje zjevnou abnormalitu a doplňkové testy a vyšetření jsou normální. Takže pokud máte bolest po celém těl