PROSTATE BIOPSY - Indikace a komplikace
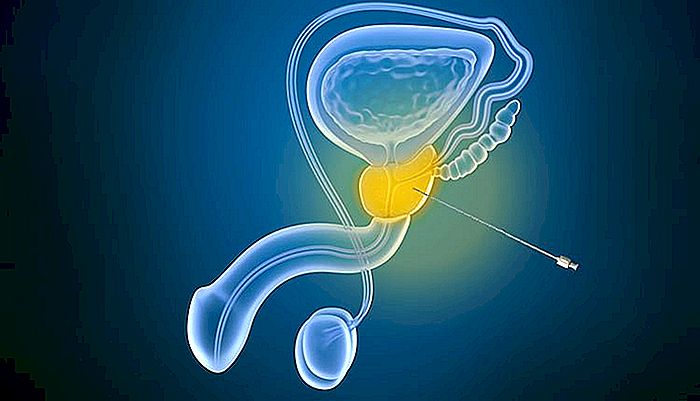

Biopsie prostaty je postup, při němž urolog získává vzorky prostatické tkáně za účelem zjištění rakovinných buněk.
V tomto textu vysvětlíme, jak se provádí biopsie prostaty, jaké jsou její náznaky a možné komplikace.
Co je to biopsie?
Termín biopsie se používá pro jakýkoli lékařský postup, při kterém se malý vzorek tkáně odebere z orgánu živé bytosti pro mikroskopické vyšetření při hledání nemoci. Biopsie prostaty se provádí odebráním malého vzorku prostaty pro další vyšetření v mikroskopu patologem hledajícím nádorové buňky.
Indikace biopsie prostaty
Obvykle je biopsie prostaty indikována, když urolog po počátečním klinickém a laboratorním vyšetření podezřívá přítomnost rakoviny prostaty. Hlavní údaje, které vedou urologa k signalizaci biopsie, jsou zvýšené vyšetření PSA, rektální vyšetření, které identifikuje hrudky nebo nepravidelnosti prostaty nebo ultrazvuk, který detekuje podezřelý kus.
Pokud se chcete dozvědět více o rakovině prostaty a jejím vyšetřování, doporučujeme Vám číst:
- karcinom prostaty | Symptomy a léčba
- karcinom prostaty | Nejčastější dotazy
Jak se provádí biopsie prostaty?
Nejběžnějším způsobem, jak provádět biopsii prostaty, je transrektální, tj. Konečník / konečník. Transrektální biopsie je jednoduchý postup, který se obvykle provádí v urologické laboratoři a pacient se probudí během celého postupu a pouze s lokální anestezií. Postup se provádí s pacientem ležícím na jeho boku as koleny a boky se ohýbaly.

Urolog zavedí ultrazvukovou sondu do konečníku, podobně jako sonda použitá pro transrektální ultrasonografii prostaty, kromě toho, že je připojena i jehla biopsie (postupujte podle níže uvedeného obrázku). Nebuďte znepokojeni, jelikož jehla stále zůstává "skrytá" a je externí pouze tehdy, když jsou získány vzorky tkáně.
Zkouška prováděná s anestezií je prakticky bezbolestná, nicméně může být ještě trochu nepříjemná pro více úzkostlivějších lidí.
Ultrazvuk dokáže identifikovat prostatu a polohu podezřelého uzlíku vložením jehly na přesný bod pro sběr materiálu. Vedle podezřelých míst identifikovaných ultrazvukem také urolog obvykle trvá nejméně 6 difuzních vzorků prostatické tkáně, aby se zvýšila pravděpodobnost získání pozitivního vzorku. Čím větší je objem prostaty, tím více vzorků lze získat.
Obvykle postup trvá déle než 10 minut a pacient se může vrátit domů. Výsledkem je obvykle trvat týden, než se připravíte.
Nakonec může mít pacient rakovinu prostaty a prostata nemůže být identifikována biopsií. Není-li nádor příliš velký, jehlu se nesmí zvednout a získávají se pouze vzorky zdravé tkáně prostaty.
Pokud klinický obraz velmi naznačuje rakovinu a biopsie poukazuje pouze na zdravou tkáň, urolog se může rozhodnout opakovat. Při opakování biopsie se lékař může rozhodnout pro takzvanou nasycenou biopsii, když se získá 12 až 24 vzorků prostaty. Tímto způsobem se šance na získání oblasti postižené maligními buňkami stávají velmi velikými.
Biopsie prostaty může být také provedena přes transurethrální (přes močovou trubici, penisový kanál) nebo transperineální (přes perineum, oblast mezi konečníkem a slezinným vakem). Tyto dvě cesty se však obvykle používají pouze ve zvláštních případech.
Péče před biopsií prostaty
Biopsie prostaty zvyšuje riziko infekce močových cest, a proto je urolog nejčastěji povinen před biopsií požádat o uroculture, pokud pacient nemá bakterie v moči (přečtěte si: EXPLAIN UROMULTURA | Indications and How to Scoop).
Pokud je urokultura pozitivní, měl by být pacient nejprve léčen antibiotiky po dobu 5 až 7 dní, aby sterilizovali moč. I při negativním urokultuře se doporučuje používat jednu antibiotickou tabletu, obvykle 500 mg až 1000 mg ciprofloxacinu, jednu hodinu před zahájením léčby. Je také běžné předepisovat antibiotika několik dní po biopsii.
Někteří urologové uvádějí výplach střev s klystí, která se má provést v den domácí procedury, nicméně toto chování není podstatné a ne všichni lékaři to naznačují.
Nejméně 4 hodiny hladovění je indikováno.
Biopsie je postup krvácení, pacienti by neměli užívat léky, které inhibují srážení. Jestliže užíváte léky, jako je Clopidogrel, Ticlopidine, Aspirin (viz: ASPIRIN | AAS | Indikace a vedlejší účinky), protizánětlivé (viz: ANTI-INFLAMMATORY | Action and Side Effects) nebo warfarin (viz INTERAKCE S VARFARINEM (MAREVAN, VARFINE, COUMADIN) upozornit svého lékaře na tuto skutečnost, protože většina urologů dává přednost před podáním biopsie tyto drogy přerušit.
Pokud má pacient velkou prosta a mírné močení, lékař obvykle předává močový katétr, aby zabránil edému prostaty poté, co biopsie úplně blokuje průchod moči.
Péče o biopsii prostaty
Po biopsii se pacient může vrátit domů. Doporučuje se vyhnout se fyzickým aktivitám, včetně sexuální aktivity, až do následujícího dne. Vzhledem k tomu, že někteří lékaři se rozhodli pro mírné uklidnění před biopsií, řízení po postupu není uvedeno.
Je normální mít nějakou bolest v pánevní oblasti a malou ztrátu krve v konečníku. Přítomnost malého množství krve v moči a spermie je také běžná po několik dní. Další nezávazné zjištění je změna barvy spermatu po několik týdnů, což je obvykle jasnější.
Pokud je krvácení z moče nebo konečníku velké nebo trvá déle než tři dny, je třeba konzultovat lékaře.
Dalším znakem komplikace je zadržení moči. Pokud po biopsii pacient pocítí, že močí, ale nemůže, měl by být kontaktován urolog.
Bolest, která se zhoršuje místo toho, aby se v průběhu dnů zlepšila, nebo přítomnost horečky je také známkou možných komplikací.

ACUTE PERICARDITE - příčiny, symptomy a léčba
Perikard je tenká vakuovitá membrána, která obklopuje srdce a odděluje ji od ostatních anatomických struktur. Akutní perikarditida je název, který se projevuje zánětem perikardu, který může být způsoben celou řadou stavů, včetně léků, traumatu, srdečního záchvatu, rakoviny, selhání ledvin a infekcí, zvláště virového původu. Nejčastějším příznakem akutní pe

ANTI-INFLAMMATORY - Akční a vedlejší účinky
Nesteroidní protizánětlivé léky (NSAID nebo NSAID) jsou jednou z nejrozšířenějších tříd léků na světě a jsou obzvláště účinné při léčbě osteoartikulárního zánětu. Všechny protizánětlivé léky mají tři základní účinky: antipyretikum (snižuje horečku), analgetikum (snižuje bolest) a protizánětlivé účinky. Rozdíly mezi více než 20 typy protizánětlivých l